Il ruolo e la diagnosi della dermatite allergica da contatto in pazienti con dermatite atopica

Le due dermatiti sono facilmente confondibili per la similitudine dei sintomi con cui si manifestano e spesso possono anche coesistere
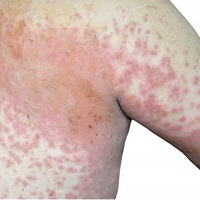
Sia la dermatite atopica (DA) che la dermatite allergica da contatto (DAC) sono disturbi infiammatori della pelle comuni e gravosi. Le due dermatiti sono facilmente confondibili per la similitudine dei sintomi con cui si manifestano e spesso possono anche coesistere; differiscono invece per eziologia, distribuzione e opzioni terapeutiche.1
In particolare, la dermatite allergica da contatto è una risposta di ipersensibilità di tipo 4 o ritardata (DTH) da parte del sistema immunitario a una piccola molecola che viene a contatto con la pelle di un individuo sensibilizzato.2 Il rischio di DAC sembra essere aumentato nei pazienti con DA: si ritiene che molti fattori influenzino la prevalenza di dermatite allergica da contatto nei pazienti con dermatite atopica.
pubblicità
La DAC può presentarsi con segni e sintomi simili alla DA: i più comuni sono prurito e bruciore. È importante sottolineare che, a causa del grande carico di sintomi (tra cui, oltre il prurito, ci sono dolore, disturbi del sonno e della salute mentale), DA e DAC hanno un impatto negativo significativo sulla qualità della vita (QOL) dei pazienti.1
Quando sospettare e testare la DAC in pazienti con DA?
Una buona valutazione clinica della dermatite allergica da contatto prevede un'anamnesi dettagliata. La morfologia e la localizzazione della dermatite sono spesso i migliori indicatori dell’allergene coinvolto. Il patch test è il gold standard per confermare la diagnosi e dovrebbe essere eseguito quando si sospetta una DAC in pazienti con sintomi persistenti.2 Più precisamente, il patch test è da prendersi in considerazione in caso di pazienti con DA con esordio in età adolescenziale o adulta, poiché la DAC può occasionalmente presentarsi con una distribuzione flessionale e imitare la DA. Anche i pazienti pediatrici e adulti con dermatite in peggioramento dovrebbero essere sottoposti a patch test, poiché potrebbe esserci un fattore scatenante della loro DA sottostante. Il patch test è indicato anche nei bambini e negli adulti quando c'è una distribuzione lesionale atipica per la DA, o localizzata e suggestiva di DAC (ad es. palpebre, testa e collo, mani e piedi, zona periorale o periorbitale). L'identificazione e l'esclusione di un allergene positivo al patch test può ridurre la gravità della DA sottostante e annullare la necessità di una terapia sistemica.1
In conclusione, sebbene questa associazione tra dermatite atopica e dermatite allergica da contatto rimanga controversa, la DAC è un'importante comorbidità ed un potenziale esacerbante della DA nella pratica clinica.1
Bibliografia
-
Owen et al. The Role and Diagnosis of Allergic Contact Dermatitis in Patients with Atopic Dermatitis. Am J Clin Dermatol. 2018 June; 19(3): 293–302. doi:10.1007/s40257-017-0340-7.
-
Murphy PB, Atwater AR, Mueller M. Allergic Contact Dermatitis. 2021 Sep 20. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan. PMID: 30422461. https://www.ncbi.nlm.nih.gov/books/NBK532866/
I Correlati
I farmaci antiobesità costano troppo, il 50% smette dopo un anno
Uno studio rivela alti tassi di interruzione precoce tra gli adulti senza diabete
Nota 100, Ams: Un passo avanti per una gestione più capillare e condivisa della patologia
Il Prof. Riccardo Candido, presidente AMD: “Deve inserirsi in un contesto di collaborazione strutturata tra medicina generale e specialistica”
Farmaci da banco, farmacia fisica al centro tra stagionalità e consulenza
Nel 2025 volumi stabili e spesa in crescita per i farmaci senza ricetta. La farmacia resta il canale principale e presidio di consiglio sanitario.
Spesa farmaceutica, Aifa: 18,4 miliardi nei primi nove mesi del 2025
Scostamento dal tetto programmato di 2,85 miliardi. Pesano innovazione e invecchiamento della popolazione, al lavoro nuove misure di governance
Ti potrebbero interessare
Leo Pharma: via libera dall' AIFA alla rimborsabilità di tralokinumab per gli adolescenti affetti da dermatite atopica da moderata a grave
Negli adolescenti la dermatite atopica è associata a un notevole carico psicologico: maggiore vulnerabilità, rabbia, ansia e insicurezza
Al via “Pausa screening–Ne vale la pelle”: la campagna di sensibilizzazione sulla psoriasi
La campagna promossa da Johnson & Johnson in partnership con APIAFCO – Associazione Psoriasici Italiani Amici della Fondazione Corazza ha l’obiettivo di sensibilizzare la popolazione sulla psoriasi e offrire screening gratuiti
Troppo sale a tavola potrebbe aumentare il rischio di eczema
Lo indica lo studio pubblicato sulla rivista Jama Dermatology e condotto presso l'Università di San Francisco su due ampi campioni di individui
Alopecia areata grave, arriva una nuova terapia specifica
L’assunzione del principio attivo Baricitinib, il primo approvato nel 2022 per i pazienti adulti con alopecia areata grave si è dimostrata ancora più efficace sui pazienti curati nella vita reale rispetto a quelli trattati negli studi registrativi










Commenti