I dati reali sulla produzione di vaccini Covid nel mondo
Tutte le collaborazioni tra le aziende farmaceutiche per accelerare la produzione e distribuzione di vaccini
In pochi mesi, le aziende farmaceutiche hanno prodotto centinaia di milioni di dosi di vaccino COVID-19. Ma il mondo ha bisogno di miliardi, e il più velocemente possibile. Le aziende affermano che potrebbero produrre abbastanza vaccini per immunizzare la maggior parte della popolazione mondiale entro la fine del 2021. Ma questo non tiene conto dei ritardi politici nella distribuzione , come i paesi che impongono controlli sulle esportazioni, o che la stragrande maggioranza delle dosi andrà a paesi più ricchi. Questa situazione sta alimentando una campagna per rinunciare temporaneamente ai diritti di proprietà intellettuale in modo che i produttori nei paesi più poveri possano produrre da soli i vaccini più rapidamente.
Quanti vaccini può fare il mondo quest'anno?
pubblicità
L'industria farmaceutica, in comune con molti settori industriali, non rivela la sua capacità di produzione, afferma Rasmus Bech Hansen, amministratore delegato di Airfinity , una società di analisi con sede a Londra che raccoglie dati sul settore. Ma la crescita dei vaccini sarà probabilmente "esponenziale" nei prossimi mesi, prevede.
Secondo i dati di Airfinity, all'inizio di marzo erano state prodotte circa 413 milioni di dosi di vaccino COVID-19 . La società prevede che questo aumenterà a 9,5 miliardi di dosi entro la fine del 2021. Una cifra più ampia è stata pubblicata la scorsa settimana in un'analisi del Global Health Innovation Center della Duke University di Durham, nella Carolina del Nord. I ricercatori del centro hanno aggregato le previsioni annunciate pubblicamente dai produttori di vaccini, che ammontano a circa 12 miliardi di dosi entro la fine dell'anno.
Tuttavia, Andrea Taylor, che ha guidato la ricerca presso la Duke University, afferma che è più probabile che questi numeri vengano raggiunti entro la fine del 2022. "Le catene di approvvigionamento potrebbero interrompersi e i paesi potrebbero minacciare di bloccare le esportazioni di vaccini", afferma - come già avviene sta accadendo con l'India e l'Unione Europea che hanno annunciato restrizioni sulle esportazioni di vaccini.
La produzione di vaccini può richiedere più di 200 singoli componenti, spesso prodotti in paesi diversi. Questi includono fiale di vetro, filtri, resina, tubi e sacchetti usa e getta. "Se un elemento critico non è all'altezza, può interrompere l'intero processo", ha affermato Richard Hatchett, amministratore delegato della Coalition for Epidemic Preparedness Innovations, un'organizzazione non governativa con sede a Oslo, parlando a un vertice di produttori e responsabili politici all'inizio di questo periodo. mese.
Ma Martin Friede, capo dello sviluppo dei vaccini presso l'Organizzazione mondiale della sanità (OMS) a Ginevra, Svizzera, è più fiducioso che almeno un potenziale collo di bottiglia possa essere evitato: il processo di riempimento delle fiale con la sostanza -finire'). Molte aziende che producono farmaci iniettabili possono aiutare a riempire le fiale. E Friede afferma che l'OMS ha stilato un elenco di diverse centinaia di strutture in tutto il mondo che attualmente riempiono insulina, anticorpi monoclonali o antibiotici iniettabili. L'OMS sta anche lanciando un servizio di matchmaking per collegare questi produttori alle aziende di vaccini, aggiunge Friede.
Duke Global Health Innovation Center
Le aziende non possono collaborare per rendere i vaccini più veloci?
Lo sono già. Le aziende che normalmente sarebbero in competizione stanno lavorando insieme a ritmo serrato. In un collegamento, Merck, con sede a Kenilworth, New Jersey, sta producendo vaccini per la sua rivale Johnson & Johnson nel New Brunswick. In un altro, GSK con sede a Londra e Novartis a Basilea, in Svizzera, stanno producendo rispettivamente 100 milioni e 250 milioni di dosi di un vaccino per Curevac, con sede a Tubinga, in Germania. Un tale grado di collaborazione tra le multinazionali non ha precedenti.
Inoltre, ci sono molte offerte fill-and-finish. Ad esempio, Sanofi, con sede a Parigi, ha un contratto con BioNTech di Mainz in Germania per la produzione in fase avanzata di 125 milioni di dosi del vaccino Pfizer-BioNTech. Sanofi ha anche un contratto per riempire e confezionare milioni di dosi di questo vaccino.
Ma i più grandi accordi di produzione sono stati negoziati da AstraZeneca, con sede a Cambridge, nel Regno Unito, che ha contratto la capacità di produzione per 2,9 miliardi di dosi a 25 aziende in 15 paesi . Il più grande accordo di partnership della società è con il Serum Institute of India di Pune, che nel giugno 2020 ha deciso di produrre un miliardo di dosi del vaccino AstraZeneca. Anche il Serum Institute, il più grande produttore al mondo di componenti per vaccini, ha accettato lo scorso agosto di produrre almeno un miliardo di dosi di un vaccino sviluppato da Novavax a Gaithersburg, nel Maryland. I produttori che si sono iscritti per produrre vaccini includono anche Aspen Pharmaceuticals del Sud Africa a Durban, che formulerà, oltre a riempire e finire, il vaccino di Johnson & Johnson.
Perché il mondo non produce più vaccini?
Esistono tre tipi principali di vaccino COVID-19: vettore virale; virus intero; e RNA messaggero (mRNA). I vaccini a mRNA sono costituiti da filamenti di materiale genetico che codificano per una proteina del virus che suscita una risposta immunitaria. All'inizio di marzo erano state prodotte circa 179 milioni di dosi, pari al 43% del totale. Al contrario, il 35% dei vaccini era virus intero e il 22% vettore virale, secondo i dati di Airfinity.
Altre aziende potrebbero intervenire per produrre di più? Fare vaccini a mRNA è semplicissimo, ma aumentare la scala è complicato, afferma Zoltán Kis, ingegnere chimico presso il Future Vaccine Manufacturing Hub dell'Imperial College di Londra (vedi "Messenger RNA: the science of speed"). Poiché non è mai stato fatto prima, la novità del processo significa che c'è una carenza di personale qualificato. "È molto difficile trovare queste persone che sono addestrate e anche brave", dice.
Ma il collo di bottiglia chiave nella produzione di vaccini con mRNA è una carenza mondiale di componenti essenziali, in particolare nucleotidi, enzimi e lipidi. Questo perché relativamente poche aziende producono questi prodotti e non in numero sufficiente per la fornitura globale. Inoltre, queste aziende si stanno dimostrando lente a concedere in licenza la loro produzione in modo che altri possano farlo.
Ad esempio, ogni filamento di RNA richiede un "tappo" che impedisce al corpo umano di rigettarlo come materiale estraneo. È il componente più costoso, afferma Kis, ei diritti di proprietà intellettuale per un popolare design di cappelli sono detenuti da una società: TriLink Biotechnologies, con sede a San Diego, in California. Allo stesso modo, un piccolo numero di aziende detiene i diritti di proprietà intellettuale per una delle quattro nanoparticelle lipidiche che formano la gabbia attorno all'RNA, aggiunge Kis. Detto questo, i produttori di componenti stanno ora espandendo la loro produzione. TriLink, ad esempio, ha costruito nuove strutture in California. E Merck, con sede a Darmstadt, in Germania, sta espandendo la sua fornitura di lipidi a BioNTech, il collaboratore di Pfizer.
All'inizio della pandemia, ci sono stati rapidi investimenti nella ricerca e nello sviluppo di vaccini, ma è stata prestata meno attenzione all'ampliamento dei componenti, afferma Drew Weissman, biologo dell'RNA presso l'Università della Pennsylvania a Filadelfia. La ricerca di Weissman ha gettato le basi per i vaccini a mRNA sviluppati sia da Pfizer – BioNTech che da Moderna, con sede a Cambridge, Massachusetts.“Lo scorso febbraio [2020] Pfizer e Moderna stavano già pensando a come fare di più. Hanno iniziato ad acquistare società GMP [buone pratiche di produzione] ", afferma Weissman, riferendosi alle aziende che già soddisfano i numerosi e rigorosi requisiti per la produzione di alimenti, farmaci o apparecchiature mediche sicure. “Hanno [anche] iniziato ad affittare altre società, ma non avevano alcun controllo sulle materie prime. Forse i governi avrebbero potuto usare la loro autorità per indurre le aziende chimiche a produrre più materie prime, ma è molto da chiedere quando il farmaco non è stato nemmeno approvato ”, aggiunge.
In che misura la protezione della proprietà intellettuale sta rallentando l'accesso ai vaccini COVID-19?
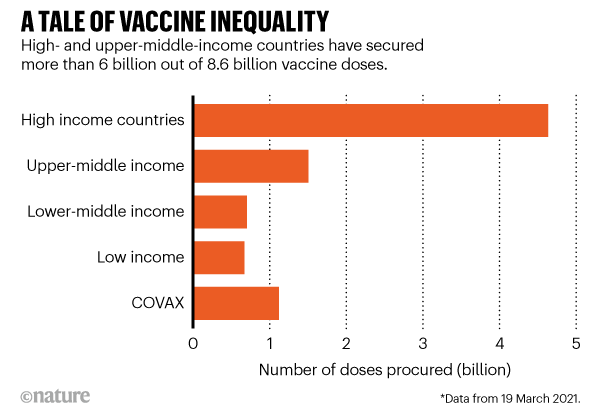
Sono necessari circa 11 miliardi di dosi per vaccinare il 70% della popolazione mondiale, supponendo che vengano somministrate due dosi a persona. Questa è la proporzione che potrebbe essere necessaria per raggiungere il livello di popolazione o l'immunità di gregge. Secondo i ricercatori del Duke's Global Health Innovation Center, i paesi ad alto e medio reddito, che rappresentano un quinto della popolazione mondiale, hanno acquistato circa 6 miliardi di dosi; ma i paesi a reddito medio-basso, che rappresentano i quattro quinti della popolazione, si sono assicurati solo circa 2,6 miliardi. Ciò include 1,1 miliardi di dosi per COVAX, un programma in cui i finanziatori internazionali si sono impegnati a vaccinare un quinto della popolazione mondiale. Con questa misura, dicono i ricercatori, potrebbero essere necessari due o più anni prima che le persone nei gruppi a reddito più basso vengano vaccinate.
Ecco perché l'India e il Sud Africa sono tra i paesi in una campagna per la sospensione temporanea dei diritti di proprietà intellettuale relativi a COVID-19. Questo, sostengono i sostenitori della campagna, scatenerà una cascata di produzione.
Lo scorso ottobre, i due paesi hanno chiesto all'Organizzazione mondiale del commercio (OMC) di sospendere temporaneamente alcuni diritti di proprietà intellettuale su strumenti e tecnologie mediche COVID-19 fino al raggiungimento dell'immunità di gregge. La proposta ha raccolto sostegno ed è ora sostenuta da circa 100 paesi e da una coalizione diversificata di organizzazioni chiamata People's Vaccine Alliance, che include l'agenzia delle Nazioni Unite per l'HIV / AIDS, UNAIDS e Amnesty International. È stato discusso in una riunione dell'OMC il 10 e 11 marzo e i colloqui dovrebbero riprendere il mese prossimo.
I fautori sostengono che la rinuncia consentirà ai governi e ai produttori di organizzare congiuntamente un aumento della fornitura di vaccini. Senza una rinuncia temporanea ai diritti di proprietà intellettuale, affermano che i paesi più poveri continueranno a dipendere dalla carità dei paesi più ricchi e dalle loro industrie farmaceutiche. John Nkengasong, un virologo che dirige i Centri africani per il controllo e la prevenzione delle malattie ad Addis Abeba, afferma che la campagna di rinuncia deriva anche dall'esperienza dell'epidemia di AIDS. Negli anni '90, dice, i farmaci per curare l'HIV erano stati sviluppati ed erano disponibili nelle nazioni ad alto reddito, anche se la maggior parte dei casi di HIV e dei decessi erano in Africa. Allora, come adesso, ci sono voluti molti anni perché i farmaci contro l'AIDS arrivassero in Africa, dice.
"Non possiamo ripetere le dolorose lezioni dei primi anni della risposta all'AIDS, quando le persone nei paesi più ricchi sono tornate in salute, mentre milioni di persone nei paesi in via di sviluppo sono rimaste indietro", ha detto all'inizio di questo mese Winnie Byanyima, direttore esecutivo di UNAIDS .
Ma l'Unione Europea, gli Stati Uniti, il Regno Unito e la maggior parte delle più grandi aziende farmaceutiche si oppongono alla proposta India-Sud Africa. Sostengono che le deroghe ai diritti di proprietà intellettuale non sono necessarie, e persino indesiderabili, per i vaccini COVID-19. Jerome Kim, direttore generale dell'International Vaccine Institute di Seoul, dice: “Il problema dei vaccini è che, a differenza di un farmaco, non puoi semplicemente [seguire le istruzioni] e presumere di avere un vaccino. Questo è un processo biologico complesso che prevede più fasi di controllo della qualità. " Per quanto riguarda la tecnologia RNA, dice, "non è ancora così robusta".
Inoltre, almeno per i vaccini a mRNA, i diritti di proprietà intellettuale sono sparsi tra molte aziende. Negoziare con chiunque nella catena dei diritti di proprietà intellettuale richiederebbe probabilmente un anno, dice Kim. “Ci farebbe davvero vaccinare più velocemente? O chiederesti semplicemente a un'azienda di rinunciare a qualcosa che alla fine non avrebbe un impatto sulla salute globale? "
Kim propone invece che le società concedano in licenza i propri diritti di proprietà intellettuale a terzi. Tale "trasferimento tecnologico" accelererà il processo di produzione perché più aziende produrranno le cose. Questo sta già accadendo, sottolinea. "Il trasferimento di tecnologia è stata una delle caratteristiche notevoli, credo, di questa particolare pandemia", dice Kim. Friede è d'accordo. "Abbiamo visto collaborazioni in cui, se mi avessi chiesto sei mesi fa, 'pensi che quei due potrebbero mai giocare insieme?', Avrei detto, 'assolutamente no, sono concorrenti violenti'", dice .
Quali altri tipi di trasferimento tecnologico potrebbero accelerare la produzione di vaccini?
L'OMS sta sostenendo quello che chiama "trasferimento tecnologico coordinato", in cui le università e i produttori concedono in licenza i loro vaccini ad altre aziende attraverso un meccanismo globale coordinato dall'OMS, che faciliterebbe anche la formazione del personale presso le aziende destinatarie e coordinerebbe gli investimenti in infrastruttura. Afferma che questo approccio è più coerente e trasparente degli accordi di trasferimento tecnologico una tantum come quello tra AstraZeneca e Serum Institute.
In un altro approccio, l'Università della Pennsylvania, che possiede sufficienti diritti di proprietà intellettuale relativi ai vaccini a mRNA per mettersi in proprio, sta aiutando la Chulalongkorn University di Bangkok a sviluppare una struttura per la produzione di vaccini. "Se si guarda al lancio del vaccino in questo momento, ci vorranno due anni prima che la Thailandia e altri paesi a basso reddito ottengano il vaccino", afferma Weissman, che sta collaborando al progetto. Il governo del paese non era disposto ad aspettare, dice. "Erano disposti a mettere i soldi ... in modo che saranno pronti a trattare la loro gente entro la fine di quest'anno."
A lungo termine, sostiene Friede, ogni regione ha bisogno di una struttura che possieda appieno il know-how di produzione e possa produrre vaccini. Il divario è più eclatante in Africa, un continente che importa il 99% dei suoi vaccini, dice Nkengasong. Ha solo tre grandi produttori di vaccini. "Può un continente di 1,2 miliardi - previsto in 2,4 miliardi in 30 anni, dove una persona su quattro nel mondo sarà africana - continuare a importare il 99% dei suoi vaccini?" Chiede Nkengasong.
fonte: Nature
I Correlati
Rafforzate le cure palliative e introdotti poteri di commissariamento per le Regioni inadempienti. Escluse dal Ssn le procedure attuative del fine vita, previsto un Comitato nazionale
Neopharmed Gentili acquisisce il business europeo di ORLADEYO® da BioCryst Pharmaceutical
L'operazione consentirà di avere una presenza scalabile nelle malattie rare in Europa
L’investimento complessivo di oltre 50 milioni di euro consente all’azienda di ampliare la propria capacità produttiva ed implementare soluzioni tecnologiche e formative all’avanguardia
Le associazioni chiedono l’introduzione di una franchigia, la dilazione dei pagamenti e la sospensione delle azioni esecutive
Ti potrebbero interessare
Alzheimer, Lilly lancia la campagna di sensibilizzazione “Pensaci. Per non dimenticarlo”
Nel nostro Paese sono 3 milioni i cari che li assistono e si accorgono dei primi segnali della malattia, spesso subdoli da identificare, anche se intervenire precocemente offre nuove opportunità per rallentarne la progressione
Per l'IA le aziende puntano sulle abilità neurodivergenti
Axa, 25% società Fortune 500 userà skill di persone autistiche
Dalla sindrome dell'impostore all'incertezza, le realtà affrontate dalle start up nel settore sanitario
Secondo le loro testimonianze, gli imprenditori spesso si sentono abbandonati, sperimentano la Sindrome dell'Impostore e le scarse opportunità di incontrare i diversi stakeholder dell'ecosistema dell'innovazione
Al via il programma Fertility Benefit di Merck: favorire la genitorialità per il benessere dei dipendenti e della società
Il Programma Fertility Benefit risponde all’attenzione da sempre dedicata da Merck ai propri dipendenti, promuovendo un ambiente di lavoro inclusivo, all’insegna del benessere e della condivisione










Commenti