Vaiolo delle scimmie, circolare del Ministero con le linee guida. Vaccino in due dosi
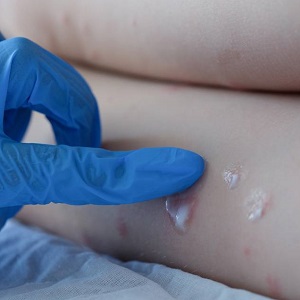
Monkeypox è dovuto a un orthopoxvirus, che raramente causa malattie negli esseri umani. Sebbene l'esatto serbatoio del virus sia ancora sconosciuto, si sospetta che i roditori abbiano un ruolo nella trasmissione
Sono 505 i casi di vaiolo delle scimmie in Italia. L'infezione continua a svilupparsi quasi esclusivamente fra maschi (501) rispetto ai soli 4 casi fra donne, secondo l'ultimo bollettino del ministero della salute aggiornato a ieri. Sono 26 in più nel confronto con l'ultima rilevazione di 4 giorni fa. La maggior parte dei casi si registra in Lombardia dove se ne contano 232, seguita dal Lazio (104), Emilia Romagna (57), Veneto (33), Piemonte (18) e Toscana (17). Sono 5 le regioni che non hanno ancora segnalato casi: Basilicata, Calabria, Molise, Umbria e Valle d'Aosta mentre le rimanenti 7, (comprese le province autonome di Bolzano e di Trento), contano meno di 10 casi.
Cosa fare in caso di positività
pubblicità
I casi devono essere isolati fino alla caduta delle croste dell'eruzione cutanea, che indica la fine dell'infezione. In presenza di segni e sintomi che non richiedono ricovero, il caso confermato - se le condizioni abitative e igienico-sanitarie lo consentono - può essere seguito al domicilio secondo le procedure definite a livello locale, in regime di isolamento anche rispetto ai conviventi ed eventuali altre persone che prestano assistenza. Il soggetto dovrà essere informato circa il rispetto di tutte le misure igienico- comportamentali da attuare al fine di prevenire la diffusione della malattia ad altre persone. Un caso di MPX deve essere monitorato quotidianamente dal Dipartimento di prevenzione territorialmente competente (tramite telefonate).
I casi devono:
rimanere in isolamento in stanza dedicata, quando sono a casa;
utilizzare oggetti domestici dedicati (vestiti, lenzuola, asciugamani, utensili per mangiare, piatti, bicchieri), che non devono essere condivisi con altri membri della famiglia;
evitare il contatto con persone immunocompromesse fino alla guarigione dell'eruzione cutanea;
evitare contatti stretti o intimi (abbracci, baci, contatti prolungati faccia a faccia in spazi chiusi) con altre persone fino alla completa guarigione dell'eruzione cutanea;
provvedere ad un'accurata igiene delle mani e respiratoria (per il caso e per tutti i membri della famiglia);
utilizzare una mascherina chirurgica in caso di contatto con altre persone;
astenersi dall'attività sessuale fino alla caduta delle croste. I casi devono essere consapevoli che l'uso del preservativo da solo non può fornire una protezione completa contro l'infezione da MPXV, poiché per la sua trasmissione è necessario il contatto con le lesioni cutanee; lasciare la propria abitazione solo temporaneamente (per recarsi a visite mediche e per effettuare esercizio fisico necessario per la propria stabilità mentale), a condizione che si indossi una mascherina chirurgica e che l'eruzione cutanea sia coperta (vestiti con maniche e pantaloni lunghi);
evitare il contatto con qualsiasi mammifero da compagnia, in particolare con i roditori e lagomorfi da compagnia (topi, ratti, criceti, gerbilli, porcellini d'India, scoiattoli, conigli, ecc.). Eventuali contatti recenti con questi animali domestici devono essere registrati e riportati alle autorità veterinarie al fine di garantire la possibilità di mettere in quarantena e testare animali con sintomi potenzialmente riferibili a MPX (febbre, mancanza di appetito, tosse, secrezioni nasali o croste, congiuntivite, eruzioni cutanee come pustole e vescicole, in particolare sulle orecchie e intorno alle labbra).
Per la gestione dei rifiuti urbani (domestici) dei malati da vaiolo delle scimmie si raccomanda di interrompere la raccolta differenziata, indipendentemente dalla loro natura (vetro, metallo, rifiuti organici, plastica, carta, ecc.), con l’accortezza di confezionarli in modo da non danneggiare e/o contaminare esternamente i sacchi (utilizzando ad esempio guanti monouso).
In presenza di oggetti taglienti, a punta o comunque in grado di provocare lacerazioni dell’involucro (oggetti o frammenti in vetro o metallo), si raccomanda di eseguirne il conferimento con particolare cura (es. avvolgendoli in carta) per evitare di produrre lacerazioni dei sacchi con conseguente rischio di fuoriuscita del loro contenuto.
È inoltre opportuno raccogliere tutti i rifiuti personali (come fazzoletti usati, bende/garze venute a contatto con i fluidi corporei o le lesioni cutanee) e i panni monouso utilizzati per la pulizia ed inserirli in una busta separata e chiusa, prima di essere introdotti nel sacco dei rifiuti indifferenziati. Infine, dovranno essere utilizzati almeno due sacchetti uno dentro l’altro o in numero maggiore in dipendenza della loro resistenza meccanica. Tale scelta è indicata per limitare il più possibile errori nella raccolta e nel conferimento dei rifiuti a salvaguardia della sicurezza in ambito domestico e della salute degli operatori ecologici addetti alla raccolta dei rifiuti.
Contatti stretti
I contatti stretti devono essere identificati il prima possibile e informati della loro esposizione e del rischio di sviluppare l'infezione. Devono inoltre essere istruiti sui sintomi della MPX e del momento in cui i sintomi possono comparire.
Che cosa fare con i contatti stretti:
- auto-monitoraggio della febbre (almeno due volte al giorno) o di altra sintomatologia riconducibile a MPX (mal di testa, mal di schiena, linfoadenopatia ecc.) o eruzione cutanea da causa sconosciuta nei 21 giorni dall'ultima esposizione. In tal caso, informare tempestivamente il Dipartimento di Prevenzione e il medico curante, auto-isolarsi e evitare i contatti stretti compresa l'attività sessuale fino ad esclusione di MPX;
- astenersi dalle attività sessuali per 21 giorni dopo l'ultima esposizione o finché non si esclude l'MPX;
- praticare un’attenta igiene delle mani e respiratoria (coprire bocca e naso quando si starnutisce o tossisce, con fazzoletti monouso da smaltire correttamente e lavarsi spesso le mani);
- evitare il contatto con persone immunocompromesse, bambini sotto i 12 anni e donne in gravidanza per 21 giorni dopo l'ultima esposizione;
- evitare il contatto stretto diretto con animali, inclusi gli animali domestici, per 21 giorni dopo l'ultima esposizione;
- evitare di donare sangue, cellule, tessuti, organi, latte materno o sperma mentre sono in regime di sorveglianza.
I contatti asintomatici che controllano adeguatamente e regolarmente il loro stato possono continuare le attività quotidiane di routine come andare al lavoro e frequentare la scuola (la quarantena non è necessaria). Le autorità sanitarie locali possono scegliere di escludere i bambini in età prescolare da asili nido, scuole materne o altri ambienti di gruppo.
In specifici contesti ambientali ed epidemiologici, sulla base delle valutazioni delle autorità sanitarie, potrebbe essere richiesta l’applicazione di misure quarantenarie.
Contatti a basso rischio
Le autorità sanitarie possono collaborare con organizzatori di eventi, aziende o altri luoghi per fornire a tutti i partecipanti informazioni sulla potenziale esposizione e indicazioni, se necessario. Per i contatti con esposizioni a basso rischio è possibile adottare la sorveglianza passiva, autocontrollarsi e informare il proprio medico di famiglia e/o le autorità sanitarie locali nel caso si manifestino sintomi compatibili con MPX.
Per i contatti a basso rischio si raccomanda di fornire le seguenti informazioni:
- praticare un'attenta igiene delle mani e respiratoria;
- auto-monitorare i sintomi compatibili con MPX (febbre, eruzione cutanea, linfadenopatia) per
21 giorni dopo l'esposizione; e
- chiamare il proprio medico e/o i servizi sanitari territoriali se sviluppano sintomi (sorveglianza passiva).
Terapia e profilassi vaccinale
L'adozione di contromisure di tipo medico farmacologico, inclusi specifici antivirali (Tecovirimat autorizzato da EMA - Agenzia Europea per i Medicinali) può essere presa in considerazione nell'ambito di protocolli di uso sperimentale o compassionevole, in particolare per coloro che presentano sintomi gravi o che possono essere a rischio di scarsi risultati, come le persone immunodepresse.
I vaccini attualmente disponibili contro il virus del vaiolo possano garantire una certa efficacia anche nei confronti della malattia del vaiolo delle scimmie, sebbene i dati a supporto di tale ipotesi al momento siano ancora limitati. Per questo motivo, l’Organizzazione Mondiale della Sanità (OMS) ha emanato delle raccomandazioni ad interim circa il loro utilizzo nell’attuale contesto epidemico. Secondo l’OMS:
- la vaccinazione di massa per il vaiolo delle scimmie, al momento, non è richiesta né raccomandata;
- per i contatti dei casi, si raccomanda la profilassi post-esposizione (PEP) con un appropriato vaccino di seconda o terza generazione, idealmente entro quattro giorni dalla prima esposizione per prevenire l'insorgenza della malattia;
- la profilassi pre-esposizione (PrEP) è raccomandata per gli operatori sanitari a rischio, il personale di laboratorio che manipola orthopoxvirus e quello che esegue test diagnostici per il vaiolo delle scimmie.
La maggior parte delle raccomandazioni fornite dall’OMS riguarda l'uso off-label dei vaccini. L’unico vaccino antivaiolo autorizzato nell’UE dall’EMA è il virus vaccinico vivo Ankara modificato - Bavarian Nordic (MVA-BN), denominato IMVANEX (Bavarian Nordic A/S)21. Apposite indicazioni sulla strategia di vaccinazione in Italia contro il vaiolo delle scimmie saranno fornite con successiva pubblicazione.
Intanto il vaccino del vaiolo per monkeypox, secondo quanto si apprende dalla Regione Lazio, prevede una prima dose e un richiamo da somministrare dopo un intervallo di 2-3 mesi. Dopo che l'Istituto Spallanzani si è detto pronto a partire la Regione precisa di essere in attesa da parte del Ministero dei criteri di definizione della platea, ovvero norme per il reclutamento e indicazione delle fasce di età. L'Istituto per le malattie Infettive Lazzaro Spallanzani di Roma sarà "presto pronto a partire con il vaccino del vaiolo per monkeypox e attende dal ministero le modalità di reclutamento". Lo comunica l'assessore alla Sanità della regione Lazio, Alessio D'Amato. "Lo Spallanzani ha offerto la propria disponibilità ad essere centro regionale di riferimento per la vaccinazione per il Monkeypox, precisa il direttore generale dell'Istituto di Malattie infettive Spallanzani, "Abbiamo offerto , inoltre, la nostra expertise, anche con il contributo delle Associazioni, per una corretta campagna di informazione. Attendiamo le Linee guida ministeriali alle quali stiamo attivamente collaborando", aggiunge Vaia.
Ma facciamo un passo indietro, al 6 maggio 2022, quando la rete britannica per le malattie infettive ad alto rischio (HCID) è stata allertata di un individuo con vaiolo delle scimmie che era tornato di recente dall'Africa occidentale. Altri sei individui infetti sono stati identificati la settimana successiva, senza collegamento epidemiologico con l'Africa occidentale. Al 12 luglio, 1735 persone erano state identificate con il vaiolo delle scimmie nel Regno Unito, la maggior parte (96%) si verificava in gay, bisessuali o altri uomini che hanno rapporti sessuali con uomini e il 79% si verificava a Londra. 1Persone con infezione da vaiolo delle scimmie sono state segnalate anche in molti altri paesi non endemici in Europa e nelle Americhe, con il maggior numero di casi segnalati al di fuori del Regno Unito in Spagna e Germania.
Monkeypox è dovuto a un orthopoxvirus, che raramente causa malattie negli esseri umani. Sebbene l'esatto serbatoio del virus sia ancora sconosciuto, si sospetta che i roditori abbiano un ruolo nella trasmissione. Il virus è stato identificato per la prima volta nel 1958, tra i primati in cattività per scopi di ricerca. Vengono descritti due cladi virali geneticamente distinti: dell'Africa centrale (bacino del Congo) e dell'Africa occidentale. Le prime segnalazioni di persone infettate sono state registrate nel 1970, quando una malattia simile al vaiolo è stata studiata in aree della Repubblica Democratica del Congo ritenute esenti da vaiolo. Il vaiolo delle scimmie è endemico nel bacino del Congo e nell'Africa occidentale, dove sono stati descritti focolai che hanno coinvolto da 23 a 88 persone. Diverse specie animali sono suscettibili all'infezione e la trasmissione da animale a uomo attraverso la manipolazione e l'ingestione di selvaggina selvatica è stata identificata come la via principale di infezione nei focolai africani, seguita dalla trasmissione da uomo a uomo attraverso uno stretto contatto con individui infetti. La diffusione delle goccioline respiratorie e il contatto diretto con lesioni cutanee e croste sono state descritte come le vie di trasmissione predominanti tra gli esseri umani, ma la trasmissione può avvenire anche attraverso i fomiti. Nel 2003, il primo focolaio di vaiolo delle scimmie nell'emisfero occidentale è stato segnalato in 11 persone negli Stati Uniti che erano state in stretto contatto con cani della prateria infetti. Questi animali erano stati trasportati insieme a un topo gigante del Gambia, ritenuto essere la fonte primaria dell'infezione. Dal 2018, l'infezione da vaiolo delle scimmie associata al viaggio è stata diagnosticata in quattro persone nel Regno Unito, con successiva trasmissione ad altre tre persone. Casi sporadici di infezioni importate sono stati segnalati anche negli Stati Uniti, a Singapore e in Israele.
Il periodo di incubazione del vaiolo delle scimmie è attualmente compreso in circa 12 giorni (intervallo 5-24 giorni). Le descrizioni classiche dell'infezione da vaiolo delle scimmie descrivono caratteristiche cliniche bifasiche, con una fase prodromica caratterizzata da febbre, malessere, sudorazione, linfoadenopatia e cefalea, seguita da eruzione cutanea 2-4 giorni dopo. Le lesioni cutanee seguono un tipico modello di evoluzione, che inizia come macule e progredisce in papule, vescicole e pustole, che successivamente si incrostano e poi si desquamano. Storicamente, le lesioni sono apparse simultaneamente e sono progredite in sequenza. Le lesioni hanno colpito prevalentemente il viso (95% delle persone infette), i palmi delle mani e le piante dei piedi (75%), le mucose (70%) e, meno comunemente, i genitali. La maggior parte delle infezioni è autolimitante e relativamente lieve, con sintomi che durano 2-4 settimane. Le manifestazioni gravi di infezione includono encefalite, infezione cutanea secondaria, polmonite e malattie oculari che portano alla perdita della vista. Le popolazioni a rischio più elevato includono neonati, bambini e persone con immunodeficienza.
Monkeypox è designato come una malattia infettiva ad alto rischio nel Regno Unito. Nell'epidemia del 2022, la rapida diffusione nella comunità ha fatto sì che la maggior parte delle persone infette fosse gestita a casa dopo la valutazione del rischio.
I vaccini usati per eradicare il vaiolo umano, e quelli in uso oggi contro il vaiolo delle scimmie, si basano su un virus sconosciuto, che nessuno è mai stato in grado di identificare: un patogeno che potremmo definire “fantasma”, finora trovato solo sotto forma di vaccino. L’unica cosa certa è che milioni di persone che hanno vissuto ai tempi del vaiolo umano devono la loro vita alla sua esistenza: senza questo enigmatico virus è anche probabile che l’attuale epidemia di vaiolo delle scimmie si sarebbe diffusa ancora più rapidamente. A fare il punto sulla questione è il virologo José Esparza del Robert Koch Institute, in Germania. “Per molti anni – dice alla BBC – le persone presumevano che quello che chiamiamo vaccinia (il vaccino contro il vaiolo, ndr) fosse lo stesso virus del vaiolo bovino. Ma si è poi scoperto che questi due virus erano diversi, e da allora accettiamo che il virus del vaiolo bovino sia un patogeno specifico, e che il vaccinia sia un altro virus di origine sconosciuta”. In altre parole, grazie alle moderne tecniche di indagine, i ricercatori hanno compreso che vaccinia è un membro del gruppo Orthopoxvirus, un genere di virus con genoma a DNA a doppio filamento, cui appartengono sia il vaiolo umano, sia altri diversi virus dei mammiferi, tra cui il vaiolo del cammello, il vaiolo bovino, il vaiolo dei conigli, il vaiolo dei topi, il vaiolo delle scimmie e il vaiolo dei procioni, ma non è nessuno dei precedenti.
Vaccinia, in particolare, è risultato correlato a un virus del vaiolo equino, identificato in Mongolia nel 1979. “È molto simile” spiega Esparza che, insieme ai suoi collaboratori, ha sequenziato molti altri vaccini storici. “In 31 campioni, non abbiamo trovato il vaiolo bovino in nessuno di essi”. Pertanto, sembra che la maggior parte dei vaccini contro il vaiolo del XIX e dell’inizio XX secolo siano stati prodotti a partire dal vaiolo equino, e non dal vaiolo bovino, che probabilmente non è mai stato utilizzato, o forse è stato rapidamente sostituito dal suo cugino equino, come suggerito dal gruppo di ricerca del Robert Koch Institute, che ha inoltre recentemente trovato alcune prove – non ancora pubblicate – di un cambiamento radicale nei vaccini usati per prevenire il vaiolo umano, avvenuto intorno al 1930, e su cui gli studiosi stanno attualmente indagando.
In sostanza, rispetto al vaccino introdotto dal britannico Edward Jenner nel 1796, che si basava sul trasferimento di un virus del vaiolo da una persona all’altra, nel 1860 gli scienziati in Italia e in Francia hanno introdotto il vaccino animale. “Invece di trasmettere il virus da uomo a uomo a uomo, hanno scoperto che potevano reinserirlo nelle mucche e mantenerlo nelle mucche – precisa Esparza -. Alla fine, questo sistema di produzione di massa si espanse per includere altri animali, tra cui pecore, cavalli e asini”..
Ad un certo punto, un virus di un animale sconosciuto ha iniziato a essere utilizzato come vaccino contro il vaiolo. “Non ci sono registrazioni di chi lo abbia fatto, o di quando, perché o come l’abbia fatto, ma è possibile che sia stato solo un incidente: qualcuno potrebbe aver raccolto quello che pensava fosse il vaiolo di cavallo o bovino da un animale da fattoria, quando in realtà si trattava di un altro virus non identificato. Che ha funzionato bene, per cui nessuno se n’è accorto”. Qualche tempo dopo il 1930, questo virus misterioso divenne il vaccino più comune e, verso la metà del XX secolo, ne circolavano centinaia di versioni diverse in tutto il mondo. Poi, nel 1966, l’Organizzazione Mondiale per la Sanità annunciò la campagna di eradicazione del vaiolo e scelse solo sei ceppi di vaccino che sarebbero stati utilizzati per raggiungere questo obiettivo. Con il passare dei dieci anni, il predominio del virus sconosciuto è diventato più radicato.
I ricercatori ritengono che un tempo questo ceppo abbia causato epidemie regolari in alcune parti d’Europa ma non sia stato identificato in natura fino al 1976, quando i cavalli iniziarono ad ammalarsi di lesioni e sintomi simili alla febbre in Mongolia. Si pensa che il miglioramento delle pratiche di allevamento e una migliore diagnosi possano averlo portato all’estinzione. “Il vaiolo è praticamente scomparso dall’Europa all’inizio del XX secolo” ha indicato Esparza, ritenendo che il virus misterioso utilizzato nei moderni vaccini contro il vaiolo umano possa aver incontrato lo stesso destino. “Abbiamo ipotizzato questa possibilità”. Oggi, questo virus è più utile che mai contro il vaiolo delle scimmie, un parente stretto del vaiolo umano ma che tende ad infettare principalmente i roditori e i primati non umani e si diffonde soprattutto attraverso il contatto con fluidi corporei o oggetti contaminati. A differenza del vaiolo umano, il vaiolo delle scimmie è stato scoperto per la prima volta nel 1970 e fino a poco tempo fa le infezioni erano per lo più confinate in Africa.
Ma dal mese di maggio 2022 ha iniziato a insinuarsi in tutto il mondo, con una diffusione senza precedenti nell’uomo. Per rallentarla, molti Paesi hanno ordinato milioni di dosi di due vaccini precedentemente utilizzati contro il vaiolo – il vaccino Imvanex sviluppato da Bavarian Nordic e il vaccino di ACAM2000 prodotto da Sanofi Pasteru Biologics Co ed Emergent BioSolutions – due sieri che sono eccezionalmente sicuri e ritenuti altamente efficaci, che discendono entrambi dallo stesso enigmatico virus che divenne il vaccino contro il vaiolo dominante negli Anni 30. Quindi, il vaccinia è ancora molto richiesto.
I Correlati
Conversano: ‘Attivare logica dell’investimento, notevole ritorno economico e sulla salute dei cittadini’
Denatalità in Italia, meno 1% annuo sul PIL entro il 2050
Si stima una perdita cumulata di 482 miliardi di euro. Una piena implementazione della PMA, come previsto dai LEA, potrebbe invertire il trend generando benefici fiscali fino a 263 miliardi di euro
Lugano: arte su prescrizione medica per migliorare la salute dei cittadini
Lo studio è promosso da Città di Lugano, IBSA Foundation per la ricerca scientifica e l’Istituto di Medicina di Famiglia dell’Università della Svizzera italiana (USI), in collaborazione con il LAC Lugano Arte e Cultura
Schillaci, liste d'attesa, da settembre interveniamo noi
Deserte il 40% delle visite, Robo-Cup dell'Asl Napoli 3 Sud taglia il numero di chi non si presenta
Ti potrebbero interessare
Peste suina: Filippini, fattore umano chiave per la diffusione
Commissario straordinario, armonizzare azioni nei territori
Vaccino Covid, pronta la circolare del Ministero: raccomandato ad anziani, fragili e immunocompromessi
Le indicazioni per la prossima campagna ricalcheranno quelle dello scorso autunno, quindi l'anti-Covid sarà "raccomandato" a persone di età pari o superiore a 60 anni. Dalla Florida sconsigliano i vaccini mRna
Virus delle zecche scoperto in Cina, può colpire il cervello
Lo rivela una ricerca sul New England Journal of Medicine
Al via la campagna di Italia Longeva “La salute non va solo desiderata, va difesa”: contro la polmonite pneumococcica
Nello spot di Italia Longeva il rapporto speciale tra nonno e nipote per sensibilizzare sulla importanza della prevenzione vaccinale per difendersi dalle malattie più temibili nella terza età










Commenti