Sei mesi di vaccini: ecco cosa abbiamo imparato sull'efficacia

Come bloccano il virus e in che misura funzionano i vaccini. Con le varianti sempre meno probabile il raggiungimento dell'immunità di gregge
Dopo oltre 1,7 miliardi di dosi di vaccino anti Covod, i ricercatori stanno setacciando i dati per rispondere a domande persistenti su come funzionano i vaccini e su come potrebbero modellare il corso della pandemia di coronavirus che ha già ucciso più di 3,5 milioni di persone.
"È assolutamente sorprendente che questo sia successo in così poco tempo - per me, è equivalente a mettere una persona sulla Luna", afferma lo specialista pediatrico di malattie infettive Cody Meissner presso la Tufts University School of Medicine e il Tufts Children's Hospital di Boston, Massachusetts . "Questo cambierà per sempre la vaccinologia".
pubblicità
Nature osserva quali lezioni sono emerse durante i primi sei mesi delle vaccinazioni COVID-19, così come quali domande persistono ancora. Nel complesso, i risultati del vaccino sono stati estremamente promettenti, persino migliori di quanto molti avessero sperato, ma i ricercatori sono preoccupati per le varianti emergenti e il potenziale declino delle risposte immunitarie.
Quanto funzionano bene i vaccini nel mondo reale?
L'epidemiologo danese Ida Moustsen-Helms era entusiasta a febbraio quando ha visto per la prima volta quanto bene funzionasse il vaccino Pfizer-BioNTech negli operatori sanitari e nei residenti delle strutture di assistenza a lungo termine, che sono stati i primi a riceverlo in Danimarca. Uno studio clinico su oltre 40.000 persone aveva già riscontrato che il vaccino era efficace al 95% nel proteggere i riceventi dal COVID-19 sintomatico. Ma Moustsen-Helms, che lavora allo Statens Serum Institut di Copenhagen, e i suoi colleghi sono stati tra i primi a testarne l'efficacia al di fuori degli studi clinici, che possono escludere alcuni individui malsani o coloro che assumono farmaci che sopprimono le risposte immunitarie.
I risultati 2hanno mostrato che era efficace al 64% nei residenti in assistenza a lungo termine con un'età media di 84 anni e efficace al 90% negli operatori sanitari, il che ha colpito Moustsen-Helms come una buona notizia, dato che le risposte immunitarie nelle persone anziane possono essere disattivato. Ma alcuni politici danesi sono rimasti sconvolti dall'efficacia relativamente bassa nei destinatari più anziani. “La gente diceva 'come può essere vero?'” dice. "A volte dimenticano che quando si osserva il risultato di una sperimentazione, gli individui inclusi nelle prove sono molto diversi dalle persone nel mondo reale".
Da allora, i dati del mondo reale sono arrivati da diversi paesi e molte delle notizie hanno continuato ad essere positive su come i vaccini si comportano bene nella popolazione generale. Una campagna di vaccinazione a livello nazionale in Israele ha rilevato che il vaccino Pfizer-BioNTech, sviluppato congiuntamente da Pfizer a New York City e BioNTech a Mainz, in Germania, è efficace al 95% contro l'infezione da SARS-CoV-2 sette giorni o più dopo la seconda dose. Il Centro nazionale di ricerca di epidemiologia e microbiologia di Gamaleya a Mosca e il Fondo per gli investimenti diretti russi hanno annunciato che il loro vaccino Sputnik V è stato efficace al 97% in quasi 4 milioni di persone in Russia. E il mese scorso, Public Health England, con sede a Londra, ha riportato che i vaccini Pfizer-BioNTech e Oxford-AstraZeneca sono entrambi efficaci per l'85-90% nel prevenire la malattia sintomatica dopo due dosi. Ha avvertito, tuttavia, di avere una bassa fiducia statistica nel risultato del jab Oxford-AstraZeneca, sviluppato dall'Università di Oxford, nel Regno Unito, e da AstraZeneca a Cambridge, nel Regno Unito.
Fonte: Nature
Tra gli anziani che hanno ricevuto il vaccino Pfizer-BioNTech, Israele ha riscontrato una protezione del 94% dall'infezione da SARS-CoV-2 nelle persone di età superiore a 85 anni. Questo è notevolmente alto per quel gruppo di età, e considerevolmente superiore al risultato di Moustsen-Helms del 64%, forse in parte perché i residenti in assistenza a lungo termine sono inclini a essere in cattive condizioni di salute. Allo stesso modo, uno studio del Regno Unito ha scoperto che i vaccini Pfizer-BioNTech e Oxford-AstraZeneca erano entrambi efficaci all'80% nel prevenire i ricoveri per COVID-19 nelle persone di età pari o superiore a 70 anni. Sono in corso studi per vedere se l'efficacia del vaccino può essere ulteriormente potenziata mescolando e abbinando i vaccini, e i primi risultati sono stati promettenti. Ma i vaccini hanno già superato le aspettative, afferma Meissner, soprattutto considerando la rapidità con cui sono stati sviluppati, nonostante i test di sicurezza approfonditi in studi clinici insolitamente grandi, e i nuovi approcci utilizzati. Alcuni vaccini impiegano anni nello sviluppo e potrebbero ancora non raggiungere questo livello di protezione. "L'efficacia di questi vaccini è assolutamente notevole", afferma Meissner.
Pfizer-BioNTech e Moderna a Cambridge, Massachusetts, hanno recentemente completato gli studi clinici dei loro vaccini negli adolescenti, mostrando una protezione del 100% e del 93% in quelli di età compresa tra 12 e 15 anni e 12 –17, rispettivamente. I dati reali non sono ancora disponibili. Meissner, che è un consulente esterno sui vaccini della Food and Drug Administration degli Stati Uniti, si chiede se i bambini sotto i 12 anni debbano ricevere i vaccini prima che i colpi abbiano ricevuto la piena approvazione normativa, piuttosto che un'autorizzazione per l'uso di emergenza.
Quanto sono efficaci i vaccini contro le varianti?
Subito dopo il trionfo della prima dose di Keenan, il mondo aveva un nuovo motivo per preoccuparsi. Una variante SARS-CoV-2 identificata nel Regno Unito sembrava diffondersi in modo insolitamente veloce; una variante diversa identificata per la prima volta in Sud Africa portava mutazioni preoccupanti nella proteina spike del coronavirus che funge da base per la maggior parte dei vaccini COVID-19 in uso.
Da allora, sono arrivate ulteriori "varianti preoccupanti" in una parata costante, brandendo mutazioni che potrebbero aumentare la diffusione del virus o minare l'efficacia dei vaccini COVID-19. "Le epidemie incontrollate generano mutanti", afferma Jerome Kim, direttore generale dell'International Vaccine Institute di Seoul.
I primi test di laboratorio hanno suggerito che gli anticorpi generati dal vaccino Pfizer-BioNTech erano meno efficaci contro la variante B.1.351 identificata in Sud Africa, ma non era chiaro come ciò avrebbe influito sulla protezione contro la malattia. A maggio, i ricercatori del Qatar hanno pubblicato dati rassicuranti che mostrano che le persone che hanno ricevuto due dosi del vaccino Pfizer-BioNTech avevano il 75% in meno di probabilità di sviluppare COVID-19 dall'infezione con B.1.351 ed erano quasi completamente protette da malattie gravi. "La grande domanda in questo momento è se l'introduzione di altre varianti potrebbe cambiare la situazione", afferma l'autore dello studio ed epidemiologo di malattie infettive Laith Jamal Abu-Raddad presso Weill Cornell Medicine-Qatar a Doha. "Lo stiamo guardando ogni giorno, ma siamo ottimisti sul fatto che forse abbiamo visto il peggio".
Il vaccino Oxford-AstraZeneca non è andato altrettanto bene in un altro test: in Sud Africa, un piccolo studio clinico ha suggerito che il vaccino ha fatto poco per respingere le infezioni della variante B.1.351 che, a quel punto, stava causando la maggior parte delle infezioni. Di conseguenza, il governo sudafricano ha preso la difficile decisione di vendere le sue dosi e attendere un vaccino diverso. Sta ora lanciando il vaccino prodotto da Johnson & Johnson a New Brunswick, nel New Jersey, che in uno studio clinico era efficace al 64% nel bloccare COVID-19 da moderato a grave in Sud Africa in un momento in cui B.1.351 costituiva più di 94 % dei contagi nello studio. E un vaccino prodotto da Novavax a Gaithersburg, nel Maryland, che non è stato ancora autorizzato per l'uso di emergenza, è stato efficace per il 51% nel prevenire il COVID-19 sintomatico tra i partecipanti in Sud Africa che non avevano l'HIV .
Ma Shabir Madhi, un immunologo dell'Università del Witwatersrand a Johannesburg e uno dei principali ricercatori sulle sperimentazioni del vaccino in Sud Africa, non era d'accordo con la decisione del paese di non utilizzare il vaccino Oxford-AstraZeneca. C'era ancora speranza che potesse proteggere da malattie gravi e morte, dice, una possibilità che non è stata testata nello studio, che ha arruolato per lo più giovani partecipanti con un basso rischio di malattia grave. Madhi osserva che uno studio successivo sui criceti ha scoperto che il vaccino previene la malattia clinica causata da B.1.351.
Il coronavirus SARS-CoV-2 si è dimostrato molto più incline alle mutazioni di quanto i ricercatori pensassero inizialmente, e sempre più varianti stanno emergendo. Una variante, denominata B.1.617.2, è stata identificata per la prima volta in India e si sta diffondendo rapidamente nel Regno Unito, sollevando timori che possa essere insolitamente trasmissibile. Public Health England ha determinato che due dosi dei vaccini Pfizer-BioNTech o Oxford-AstraZeneca sono efficaci rispettivamente per l'88% e il 60% nel prevenire la malattia sintomatica causata da questa variante.
Quanto dura la protezione contro le malattie?
Sei mesi non sono molto tempo per raccogliere dati su quanto saranno durevoli le risposte ai vaccini, ma i dati potrebbero presto emergere dai partecipanti agli studi clinici che hanno ricevuto le loro prime dosi lo scorso luglio.
Nel frattempo, alcuni ricercatori stanno guardando all'immunità naturale come guida. Uno studio condotto su oltre 25.000 operatori sanitari nel Regno Unito ha rilevato che un'infezione da SARS-CoV-2 ha ridotto il rischio di contrarre nuovamente il virus dell'84% per almeno 7 mesi. E Abu-Raddad afferma che uno studio non pubblicato in Qatar sta trovando circa il 90% di protezione contro la reinfezione fino a un anno dopo un attacco di SARS-CoV-2. "Sembra suggerire che l'immunità è davvero forte contro questo virus", dice. "Sono ottimista sul fatto che l'immunità vaccinale durerà più di qualche mese e più di un anno, si spera".
Ma Mehul Suthar, un immunologo virale presso la Emory University di Atlanta, in Georgia, è preoccupato che l'immunità indotta dal vaccino non sarà così durevole come l'immunità dall'infezione naturale. Suthar afferma che lui e i suoi collaboratori hanno scoperto che i livelli di anticorpi diminuivano più rapidamente in coloro che erano stati vaccinati con il vaccino Moderna rispetto a coloro che erano stati infettati da SARS-CoV-2. Gli anticorpi non sono l'unico determinante dell'immunità, dice, ma i risultati lo preoccupano. "Sono un po' preoccupato che i vaccini non siano stati così robusti nel generare risposte anticorpali più durature", afferma Suthar. "Quando prendi in considerazione le varianti, per me è chiaro che avremo bisogno di un booster."
La rapidità con cui è necessario quel richiamo potrebbe dipendere in parte dalla velocità con cui i livelli di anticorpi diminuiscono: potrebbero scendere precipitosamente o stabilizzarsi a un livello basso. Uno studio di modellizzazione stima che bassi livelli di anticorpi saranno sufficienti per offrire una protezione significativa contro malattie gravi. Ma l'amministratore delegato di Pfizer, Albert Bourla, ha affermato che si aspetta che sarà necessario un richiamo in circa 8-12 mesi dopo la seconda dose del vaccino Pfizer-BioNTech.
Il 19 maggio, il governo del Regno Unito ha annunciato di aver finanziato uno studio su 7 diversi vaccini COVID-19 somministrati come richiamo almeno 10-12 settimane dopo la seconda dose di un vaccino iniziale. I primi risultati sono attesi a settembre, in tempo per informare un programma di richiamo volto a proteggere i gruppi più vulnerabili durante l'inverno del Regno Unito. Il National Institutes of Health degli Stati Uniti sta anche studiando i booster in alcuni partecipanti allo studio che hanno ricevuto la loro prima dose di vaccino in una prima sperimentazione clinica iniziata nel marzo 2020.
Gli sviluppatori di vaccini ora stanno testando anche booster specifici per varianti. Moderna ha rilasciato risultati preliminari che mostrano che un vaccino di richiamo che utilizza una sequenza di proteine spike dalla variante B.1.351 ha aumentato la concentrazione di anticorpi che neutralizzano SARS-CoV-2, e in particolare la variante B.1.351.
Anche se l'immunità svanisce prima di quanto spera, Abu-Raddad è ottimista sul fatto che non scomparirà del tutto. "Se facessi una scommessa in questo momento, direi che anche quando le persone iniziano a perdere la loro immunità contro le infezioni, non perderanno l'immunità contro le infezioni gravi", dice.
Quanto bloccano la trasmissione i vaccini?
Gli studi clinici chiave per i vaccini attualmente autorizzati hanno determinato se le vaccinazioni potrebbero prevenire in modo sicuro la malattia sintomatica negli individui. Ma bloccare la trasmissione del virus è fondamentale anche per porre fine a una pandemia e la maggior parte di questi studi clinici non ha tracciato infezioni asintomatiche che potrebbero alimentare la diffusione del virus.
I ricercatori hanno cercato di colmare questa lacuna e, finora, i dati sembrano promettenti. I risultati annunciati da Johnson & Johnson dagli studi clinici suggeriscono che il suo vaccino è efficace al 74% contro le infezioni asintomatiche. I ricercatori che studiano la distribuzione del vaccino Pfizer-BioNTech in Israele hanno anche riferito che la vaccinazione riduce la quantità di virus trovata negli individui infetti fino a 4,5 volte, suggerendo che potrebbero avere meno probabilità di diffondere quel virus nell'ambiente, dove potrebbe infettare qualcun altro.
E uno studio di Public Health England ha scoperto che anche una singola dose del vaccino Pfizer-BioNTech o Oxford-AstraZeneca ha ridotto la diffusione della malattia dagli individui infetti ai membri della famiglia fino al 50%. "È probabile che tutti i vaccini abbiano un effetto simile", afferma Michael Weekes, immunologo virale presso l'Università di Cambridge, nel Regno Unito. "Nel complesso, è un quadro abbastanza ottimista."
Ma, di fronte a dati incompleti, questi studi devono spesso fare affidamento sull'inferenza per trarre conclusioni, supponendo, ad esempio, che una carica virale inferiore si traduca in una trasmissione ridotta, afferma Susan Little, specialista in malattie infettive presso l'Università della California, San Diego. Little è un investigatore di un ambizioso studio diffuso in più di 30 istituti di istruzione superiore negli Stati Uniti per determinare la frequenza con cui le persone vaccinate infettano gli altri. Lo studio randomizzerà gli studenti in modo che ricevano il vaccino Moderna o ritarderanno la vaccinazione di quattro mesi. I ricercatori testeranno quotidianamente i partecipanti per l'infezione; i loro stretti contatti faranno il test del coronavirus due volte a settimana.
Little e i suoi colleghi sono alla ricerca di dati di alta qualità per supportare le decisioni importanti a venire. “Poiché le persone stanno iniziando a tornare al lavoro, a livello politico, dovrebbe essere richiesta la vaccinazione per le scuole, i luoghi di lavoro, i trasporti pubblici?” lei chiede. "Le persone vaccinate devono indossare maschere o distanza sociale?" Il 13 maggio, i Centri statunitensi per il controllo e la prevenzione delle malattie hanno rivisto le loro linee guida sulla mascheratura, affermando che le persone completamente vaccinate potrebbero non indossare maschere in alcuni ambienti pubblici.
Ma Little afferma che la diffusa disponibilità di vaccini negli Stati Uniti ha lasciato lo studio in difficoltà per arruolare i partecipanti. E la diffusione di varianti virali potrebbe complicare ancora di più il quadro, afferma Kim. Se i vaccini sono meno in grado di ridurre la carica virale negli individui infetti da una variante, potrebbero anche essere meno in grado di bloccare la trasmissione, avverte. "La trasmissione è davvero difficile", dice. "E una variabile sconosciuta qui è come le varianti influenzeranno questo."
Cosa hanno imparato gli scienziati sulla sicurezza?
La velocità con cui i paesi hanno lanciato i vaccini COVID-19 non ha eguali e lo stesso si può dire dei sistemi di sorveglianza messi in atto per monitorare la sicurezza dei vaccini. Gli studi clinici di alcuni vaccini hanno coinvolto più di 40.000 partecipanti e hanno prodotto pochi segni di effetti collaterali oltre a quelli spesso osservati dopo la vaccinazione, tra cui dolore al sito di iniezione, febbre e nausea. "In genere diciamo che nessun vaccino è sicuro al 100%", afferma Meissner. "Ma la sicurezza di questi vaccini è notevole".
Poco dopo l'inizio delle inoculazioni con il vaccino Pfizer-BioNTech, alcune regioni hanno riportato casi di una grave reazione allergica chiamata anafilassi. Ma ulteriori studi hanno dimostrato che il rischio di questa condizione - che può essere trattata presso il centro di vaccinazione - non è molto più alto per i vaccini Moderna e Pfizer-BioNTech rispetto ad altri vaccini, afferma Meissner. Per Pfizer–BioNTech, il rischio è di circa 4,7 casi per 1 milione di dosi; il rischio di anafilassi da qualsiasi vaccinazione è stimato in 1,3 su un milione.
Più preoccupante è stata la presenza molto rara di una sindrome della coagulazione del sangue nei destinatari dei vaccini Oxford-AstraZeneca e Johnson & Johnson. Segnalato per la prima volta in Europa e collegato alla vaccinazione con il vaccino Oxford-AstraZeneca, i segni distintivi della sindrome includono coaguli di sangue in luoghi insoliti, in particolare nel cervello e nell'addome, insieme all'esaurimento dei frammenti cellulari che promuovono il coagulo chiamati piastrine. La condizione può essere fatale, ma i regolatori hanno ripetutamente stabilito che il rischio rappresentato da COVID-19 è maggiore per molte persone rispetto al rischio di sviluppare la sindrome della coagulazione. L'Agenzia europea per i medicinali ha concluso che si verifica in circa uno su 100.000 soggetti vaccinati.
I ricercatori stanno ancora correndo per determinare come il vaccino potrebbe causare la sindrome. Ma la successiva scoperta negli Stati Uniti di casi simili tra i destinatari del vaccino Johnson & Johnson - sebbene con una frequenza di solo circa 3,5 per milione di persone - ha portato alla speculazione che la condizione potrebbe essere collegata agli adenovirus disabili utilizzati nei vaccini per trasportare il il gene del picco di coronavirus nelle cellule.
Da quando è stata scoperta la sindrome, il Regno Unito ha consigliato alle persone di età inferiore ai 40 anni di ricevere un vaccino diverso, dato il loro rischio molto basso di complicanze da infezione da SARS-CoV-2. Gli Stati Uniti hanno ripreso le vaccinazioni con il vaccino Johnson & Johnson dopo averlo sospeso in risposta ai rapporti. Ma in Danimarca, il vaccino Oxford-AstraZeneca è stato interrotto ad aprile e a coloro che hanno già ricevuto una dose è stato consigliato di ricevere un vaccino mRNA da Pfizer-BioNTech o Moderna come seconda dose.
Nel frattempo, i sondaggi hanno suggerito che il dibattito sulla sicurezza di questi vaccini è stato sufficiente a danneggiare la fiducia del pubblico nei loro confronti. "Cosa definisce un vaccino sicuro?" dice Meissner. “Uno su centomila può sembrare molto sicuro per una persona; un'altra persona dice 'Uno su un milione? E se fossi io?'”
Il Ministero della Salute israeliano sta ora valutando un possibile collegamento tra il vaccino Pfizer-BioNTech e le segnalazioni di infiammazione del cuore, una condizione chiamata miocardite. Finora, la maggior parte dei casi è stata lieve e si è verificata in uomini di età compresa tra 16 e 19 anni.
Che impatto hanno avuto i vaccini sul corso della pandemia?
Diversi paesi con alti tassi di vaccinazione, tra cui Israele e Regno Unito, hanno visto un rapido calo dei decessi e dei ricoveri ospedalieri per COVID-19. Public Health England ha calcolato che i vaccini hanno salvato 13.000 vite tra gli ultrasessantenni e gli over 4 . Il Regno Unito ha vaccinato completamente più di un terzo della sua popolazione.
Ma questi paesi hanno condotto le loro campagne di vaccinazione sotto rigorose misure di distanziamento sociale. Il Cile, al contrario, ha ridotto i suoi requisiti di distanza all'inizio di quest'anno, avviando una campagna di vaccinazione aggressiva. Ad aprile, i suoi reparti di terapia intensiva erano traboccanti di pazienti COVID-19, nonostante il paese avesse uno dei tassi di vaccinazione più alti al mondo.
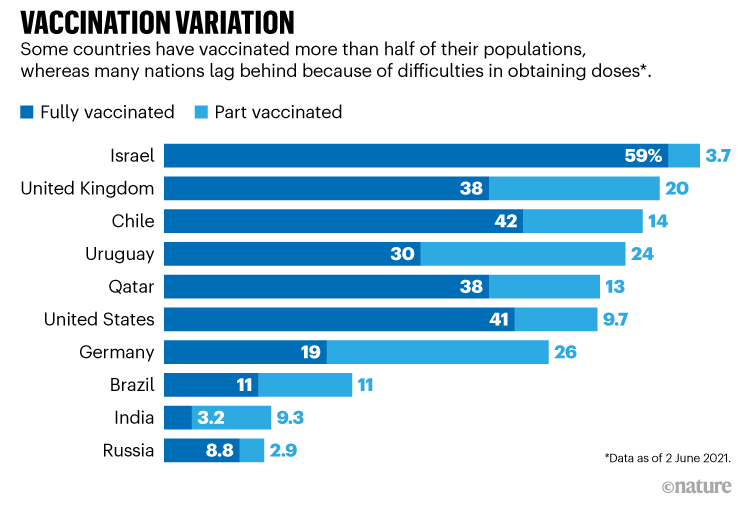
Una volta che i vaccini hanno raggiunto un'ampia fascia della popolazione, tuttavia, potrebbe essere possibile allentare i blocchi e le restrizioni sul distanziamento sociale. I tassi di infezione di Israele, ad esempio, sono rimasti bassi dopo che ha gradualmente allentato la maggior parte delle restrizioni una volta che circa la metà della sua popolazione adulta è stata vaccinata. Le infezioni stanno diminuendo anche negli Stati Uniti poiché la percentuale di adulti completamente vaccinati supera il 40% (vedi "Protezione diseguale").
Ma le Seychelles, il paese più vaccinato al mondo (con una popolazione inferiore a 100.000), ha registrato un'impennata delle infezioni, sebbene relativamente poche morti, poiché ha raggiunto un livello di vaccinazione per adulti superiore al 60% all'inizio di maggio.
Per ora, non è chiaro cosa abbia causato quell'epidemia e se le varianti del coronavirus possano essere la causa, afferma Kim. Ma conviene allentare lentamente le restrizioni, dice, anche una volta che un paese ha raggiunto un alto livello di vaccinazione. "Probabilmente è saggio ricordare che ogni volta che vedevamo diminuire i numeri ed eravamo sollevati e rilassati, tornavano di nuovo", dice Kim. "Questo è il ammonimento in tutto questo."
E per gran parte del mondo, in particolare i paesi a basso e medio reddito, le forniture limitate significano che i vaccini avranno probabilmente un impatto limitato sul corso della pandemia quest'anno. Madhi dice che non si aspetta che l'attuale lancio in Sud Africa faccia molto per proteggerlo dall'imminente terza ondata: quando a tutte le persone di età superiore ai 60 anni sarà stata offerta la prima dose alla fine di giugno, si aspetta che il distanziamento sociale e altre misure abbiano già ridotto il crescente numero di infezioni nel paese. E in India, si pensa che una combinazione di bassi tassi di vaccinazione, varianti aggressive e ampia interazione sociale abbia portato alla sua tragica e travolgente epidemia di COVID-19.
Mentre alcuni paesi ricchi sono stati in grado di preordinare grandi quantità di vaccini, molti paesi a basso e medio reddito hanno dovuto accontentarsi di meno. L'obiettivo dell'Organizzazione Mondiale della Sanità è vaccinare il 20% della popolazione in quei paesi entro la fine di quest'anno. "Questa non sarà la principale strategia di uscita per loro quest'anno", afferma Mark Jit, un modellista di malattie infettive presso la London School of Hygiene & Tropical Medicine. "Forse nel 2022, quando l'offerta sarà meno limitata". Invece, tali paesi potrebbero dover fare molto affidamento sul distanziamento sociale, sull'uso di maschere e sui programmi di test e tracciamento.
E anche nei paesi con tassi di vaccinazione più elevati, la speranza di raggiungere l'immunità di gregge – quando esiste abbastanza immunità nella popolazione per prevenire la diffusione della malattia – è svanita, afferma Kim. "Ora con la generazione diffusa di queste varianti e le continue epidemie incontrollate, sembra meno probabile", afferma. "E l'impatto della pandemia continuerà a farsi sentire fino a quando la vaccinazione non potrà essere realizzata non solo nei paesi ad alto reddito ma anche nei paesi a basso e medio reddito".
fonte: Nature
I Correlati
Tumore della prostata, nuova combinazione riduce il rischio di progressione
Per i pazienti con forma ormonosensibile metastatica
Quasi un over 65 su tre assume più di 10 farmaci al giorno
Trifirò (Sif): "Serve un cambio di passo: la revisione delle terapie e la de-prescrizione sono parti integranti della buona pratica clinica"
Msd annuncia che lo studio di Fase 3 ha raggiunto l'obiettivo primario in adulti recentemente diagnosticati con ipertensione arteriosa polmonare
Sotatercept entro 12 mesi dalla diagnosi iniziale di IAP, ha dimostrato una riduzione statisticamente significativa e clinicamente rilevante del rischio di eventi di peggioramento clinico rispetto al placebo
Scoperti i codici del sistema immunitario per sospendere le cure contro l'Hiv
Studio dell’Ospedale Pediatrico Bambino Gesù in collaborazione con l’Università di Roma “Tor Vergata” e il Massachusetts Institute of Technology (MIT) di Boston
Ti potrebbero interessare
Rimborsabile mirikizumab contro la colite ulcerosa
Via libera da Aifa, riduce i sintomi intestinali senza l'uso di steroidi
Fibrosi polmonare, Nerandomilast potenziale trattamento orale
Lo studio sperimentale di fase III è stata la più ampia sperimentazione sulla fibrosi polmonare idiopatica (IPF) ad oggi mai condotta, in corso presso circa 400 centri e in oltre 30 Paesi
Per resistenze ad antibiotici 39 milioni di morti entro il 2050
Lo rivela la prima analisi globale sull'argomento pubblicata sulla rivista The Lancet e condotta dal Global Research on Antimicrobial Resistance (Gram) Project
Nature, il cervello è invecchiato più lentamente nelle scimmie a cui è stata somministrata la metformina
La dose giornaliera del farmaco contro il diabete ha preservato la cognizione e ritardato il declino di alcuni tessuti










Commenti